Диспепсией у детей называется расстройство в пищеварительной системе, имеющее не инфекционную природу, которое приводит к нарушению пищеварения и усвоения питательных веществ. Это своего рода несоответствие возможностей пищеварения ребенка с теми пищевыми нагрузками, которые на него возлагаются. При нерациональном вскармливании, погрешностях в питании, введении продуктов не по возрасту происходят расстройства в работе пищеварения, срыв ферментативных систем, изменения в обмене веществ и нарушение ростовых процессов, усвоения питания, что будет провоцировать развитие некоторых детских заболеваний (рахит, анемия), задержку психо-физических процессов развития.
Обычно диспепсию выявляют у детей до 2-3 лет, когда пищеварение наиболее ранимо к воздействию внешних факторов и требования к качеству и количеству вводимых продуктов особенно велики.
К основным причинам формирования диспепсии относят пищу, которая не подходит детям для питания - это жирные, трудно перевариваемые продукты (баранина, грибы, жирная свинина, сало, колбасы), резкое изменение рациона, прием аллергенных продуктов, еда без графика, всухомятку, сильное переедание. Могут становиться причинами диспепсии экзотические продукты, прием несовместимых между собой продуктов. Также причинами могут быть для детей после года психологические факторы - конфликты в семье, выяснение отношений за столом, наказания за еду, телесные наказания.
Все это приводит к нарушениям выработки ферментов, торможению активности секреции соков желудком и кишечником, пища неполноценно обрабатывается ферментами, не может полностью расщепляться и попадает в толстую кишку частично переваренной. Там при помощи микробов она подвергается процессам брожения или гниения, зависимости от преобладания тех или иных компонентов. При избытке в питании сладостей и углеводов могут быть бродильные процессы с образованием газов и раздражающих кишечник кислот. При избытке белков происходит их гниение с образование промежуточных токсичных соединений.
Симптомы
Диспепсию можно выделить в двух формах - простая, при которой только затронуто пищеварение, и токсическая, с более глубокими обменными нарушениями. Обычно токсические разновидности протекают фоновыми при различных инфекционных или соматических болезнях (простуды, отиты, пиелонефрит). Простая форма при неправильной тактике может переходить в токсическую. Это возникает как результат накопления не переваренных, промежуточных продуктов метаболизма и всасывания их из кишок в кровь.
По виду несварения можно также выделить процессы брожения, стеаторею или гнилостное расстройство. При первой форме избыток сладкой пищи и углеводов дает расщепление ее микробами с вздутием и поносами, при стеаторее избыток жиров приводит к выбросу в кишечник порций желчи, дающих поносы, при гнилостном процессе избыток белков дает их гниение внутри кишечника и отравление продуктами метаболизма с поносами и токсическими рвотами. Все это происходит потому, что ферментов временно не хватает для полноценного переваривания всех компонентов пищи.
Основными симптомами диспепсии у детей будут боли в животе, обычно локализующиеся в области пупка или нижней части живота, они часто сопровождаются слышимыми переливаниями, бурлением, вздутием кишок. Ребенок может быстро насыщаться небольшим количеством еды, может возникать снижение аппетита, тошнота с рвотами, особенно при переедании. Часто возникает понос желтого цвета с кусочками не переваренной пищи, слизью, комочками, стул учащается до 5 и более раз в сутки. Также характерны отрыжки, зловонные газы, изменение вкусовых ощущений. Обычно нет температуры при поносах, интоксикации и тяжелого состояния, хотя частые поносы могу приводить к выраженной жажде и обезвоживанию. Длительное наличие диспепсии может приводить к похуданию и задержкам развития.
Диагностика диспепсии у ребёнка
Важно отличать функциональные диспепсии от острых кишечных инфекций, при них нет возбудителей (микробы и вирусы), они не высеваются в кале и не определяются в анализах крови. прежде всего, назначается исследование копрограммы с определением переваривания пищи, посев на флору и кишечную группу, анализы крови с отсутствием воспалительных процессов. Также проводят УЗИ брюшной полости и печени, поджелудочной железы, ФГДС для исключения гастритов и энтеритов, исследование секреции желудка. По необходимости могут быть дополнительно назначены другие тесты.
Осложнения
Основными осложнениями могут стать формирование хронических проблем в желудке и кишечнике - гастриты, дуодениты. Одним из опасных осложнений при острой диспепсии с поносом и рвотой может стать обезвоживание. Оно может приводить к серьезным нарушениям обмена веществ.
Лечение
Что можете сделать вы
Основу лечения диспепсии составляет строгий режим питания с введением продуктов только по возрасту. Важно убрать из питания все раздражающие, жирные, острые блюда, продукты с обилием пищевых химических веществ, ограничить потребление сладостей, планировать меню ребенка, исходя из возрастных рекомендаций. Также необходимо приучать малыша к режиму питания, без перекусов и сухомятки, переход на здоровое питание.
Что делает врач
При обострении диспепсии показана водно-чайная пауза, разгрузка пищеварения с введением жидкости (глюкоза и солевые жидкости) для восполнения ее потерь с поносами и рвотами. По мере улучшения состояния применяют ферментные препараты для улучшения переваривания пищи, сорбенты для связывания промежуточных токсических веществ, препараты для коррекции микробной флоры. Антибиотики и кишечные антисептики при такой диспепсии не показаны.
В тяжелых случаях, при токсических формах может быть показана госпитализация и проведение лечебных мероприятий подобного же плана, с добавлением уже антибиотиков. По мере улучшения ребенок длительно находится на диетическом питании с постепенным расширением рациона до привычного. Ферменты могут назначаться длительно с постепенной и плавной их отменой.
Профилактика
Основа профилактики диспепсии - это правильное рациональное питание ребенка, полноценный рацион в соответствии с возрастными нормами, правильное приготовление пищи, соблюдение ее качественного и количественного состава, исходя из возраста. Нужно отказаться в питании детей от фаст-фудов, жирного, плохо перивариваемого набора продуктов.
Острые расстройства пищеварения у детей грудного возраста - довольно распространенная патология, которая по праву занимает второе место после острых респираторных заболеваний. Высокая распространенность острых расстройств пищеварения у детей первого года жизни обусловлена анатомо-физиологическими особенностями пищеварительного канала.
На VIII Всесоюзном съезде детских врачей в 1962 году была утверждена классификация желудочно-кишечных заболеваний, предложенная Г.Н. Сперанским. Согласно этой классификации выделяют: 1) заболевания функционального происхождения: а) диспепсии (простая, токсическая (кишечный токсикоз), парентеральная); б) дискинезии и дисфункции (пилороспазм, атония различных отделов пищевого канала, спастический запор); 2) заболевания инфекционного происхождения (дизентерия бактериальная, дизентерия амебная, сальмонеллез, кишечная инфекция, кишечная форма стафилококковой, энтерококковой, микозной инфекции, вирусная диарея, кишечная инфекция невыясненной этиологии); 3) пороки развития пищеварительного тракта (пилоростеноз, мегадуоденум, мегаколон, атрезии (пищевода, отделов кишечника, ануса), дивертикул, другие пороки пищеварительного канала).
ПРОСТАЯ ДИСПЕПСИЯ - острое расстройство пищеварения функционального характера, характеризующееся рвотой, поносом без значительного нарушения общего состояния.
ЭТИОЛОГИЯ. В этиологии ведущими являются алиментарный фактор, дефекты ухода (перегревание, нарушение режима кормления), а также инфекционный фактор (чаще всего - кишечная палочка). Предрасполагающими факторами являются: раннее искусственное и смешанное вскармливание, рахит, экссудативно-катаральный диатез, гипотрофия, недоношенность.
ПАТОГЕНЕЗ. При перекорме или кормлении пищей, не соответствующей возрасту в силу недостаточности ферментативной активности и низкой кислотности желудочного сока у детей раннего возраста, пища недостаточно обрабатывается в желудке, что вызывает перенапряжение функции желудка. Недостаточно подготовленная пища поступает в тонкий кишечник. Нарушается обычный ход пищеварения. Поскольку в кишечнике щелочная среда, то в пищевом комке начинают усиленно размножаться бактерии, усиливаются патогенные свойства постоянной микрофлоры кишечника.
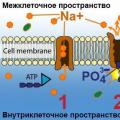
Бактериальное расщепление путем гниения и брожения в кишечнике содействует образованию токсичных продуктов (индола, скатола, уксусной кислоты) и газов (рис. 8).
Раздражение рецепторов слизистой оболочки желудка и кишечника токсическими продуктами ведет к появлению защитных реакций в виде срыгивания, рвоты, усиленной перистальтики кишечника, увеличения отделения слизи железами кишечника и поноса. Жирные кислоты, которые образовались в результате неправильного расщепления жира в кишечнике, нейтрализуются путем поступления из межклеточной жидкости и тканей организма солей кальция, магния, натрия, калия. Эти соли вступают в реакцию с жирными кислотами и образуют мыла жирных кислот.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. Заболевание начинается остро. Снижается аппетит, появляется вялость, нарушается сон. Главными симптомами являются одно- или двукратная рвота и жидкий стул зеленого цвета со слизью и белыми комочками. Стул 5-8 раз в сутки. Испражнения имеют кислый запах. Зеленый стул обусловлен ускоренным переходом гидробилирубина в биливердин в кислой среде, а белые комочки - это мыла, образовавшиеся в результате нейтрализации жирных кислот солями кальция, магния, натрия, калия.
Кроме того, периодически у ребенка возникают кишечные колики из-за скопившихся в кишечнике газов, после отхождения которых ребенок успокаивается. Температура тела чаще нормальная, но иногда может наблюдаться субфебрильная.
При осмотре вне приступа кишечной колики состояние ребенка относительно удовлетворительное. Отмечается некоторая бледность кожных покровов, обложенный язык, иногда молочница на слизистой ротовой полости. Живот вздут, при пальпации урчание, в области ануса опрелости (реакция кала кислая, что вызывает раздражение кожи).
Диагноз не представляет трудностей. Правильно собранный анамнез (нарушение режима питания, перекорм, перегревание и др.), эпидемиологический анамнез (отсутствие контакта с больными диареей), а также клиническая картина позволяют правильно поставить диагноз. Но необходимо дифференцировать с такими заболеваниями, как дизентерия, инвагинация, аппендицит. Поэтому прежде всего надо исключить те заболевания, которые требуют безотлагательной хирургической помощи
ЛЕЧЕНИЕ. Включает промывание кишечника, назначение водно-чайной диеты в течение 6-8 ч (используют регидрон, оралит, физиологический раствор натрия хлорида, 2%-й раствор глюкозы, кипяченую воду, чай в количестве 150 мл на 1 кг массы тела в сутки), диетотерапию.
Обычно в 1-й день назначают 70-80 мл женского молока с сохранением режима кормления или прикладывают к груди на 3-4 минуты (обычно за 1 мин ребенок высасывает 20 мл). При отсутствии женского молока используют адаптированные кисломолочные смеси или кефир в разведении 2:1 с рисовым отваром. С каждым днем количество увеличивается, и к 5-му дню объем пищи должен достигать объема, который ребенок употреблял до заболевания. С 6-го дня от начала заболевания можно вводить прикорм, если ребенок получал его, но вводить постепенно. Тертое яблоко и соки назначают с 6-7-го дня.
Для оральной регидратации при острых расстройствах пищеварения у детей грудного возраста австрийская фирма «HIPP» выпускает лечебный продукт - морковно-рисовый отвар «HIPP ORS 200». Основными ингредиентами этого продукта являются морковь, рис, глюкоза, соль, цитрат натрия, цитрат калия, лимонная кислота. Морковно-рисовый отвар «HIPP ORS 200» является гомогенизированным, стерильным, готовым к употреблению питанием. В 100 мл продукта содержится 0,3 г белка; 0,1 г жира; 4,2 г углеводов; 120 мг натрия; 98 мг калия; 145 мг хлоридов; 135 мг цитрата; энергетическая ценность - 19 ккал/100 мл; осмолярность - 240 мОсм/л.
Пектиновые вещества, содержащиеся в «HIPP ORS 200», обладают свойством адсорбировать токсины микроорганизмов, газы, продукты неполного гидролиза и брожения пищевых веществ. Рисовая слизь и крахмал, благодаря обволакивающему действию, способствуют регенерации слизистой оболочки кишечника и восстановлению процессов пищеварения.
Рекомендуемое количество «HIPP ORS 200» при легкой степени дегидратации составляет 35-50 мл на 1 кг массы тела ребенка в сутки, при средней степени - 50-100 мл на 1 кг в сутки. Многократная рвота у детей грудного возраста не является противопоказанием для применения лечебного питания «HIPP ORS 200». Обязательным условием использования «HIPP ORS 200» при рвоте является его употребление небольшими количествами через короткие промежутки времени, например каждые 10 мин по 1-2 чайной ложке «HIPP ORS 200».
Обязательно применяют ферментотерапию. Обычно используют соляную кислоту с пепсином. Хорошим терапевтическим эффектом обладает креон (панкреатин с минимальной активностью липазы, амилазы и протеаз), который обеспечивает переваривание пищевых ингредиентов, облегчает их всасывание, стимулирует выделение собственных ферментов пищеварительного тракта, улучшает его функциональное состояние и нормализует процессы пищеварения. Препарат назначают по 1 капсуле 3-4 раза в сутки во время еды с небольшим количеством воды. Можно смешивать содержимое капсулы с небольшим количеством яблочного пюре, запивать соком или теплым чаем. При недостаточной эффективности можно увеличить суточную дозу до 6-12 капсул.
Рекомендуется назначать ликреазу. Новорожденным назначают 1 - 2 капсулы в сутки (максимальная доза - 4 капсулы в сутки). Капсулы можно предварительно раскрыть и развести в молоке. Детям до 5 лет назначают 2-4 капсулы в сутки, от 5 до 10 лет - 4-6 капсул, старше 10 лет - 6-8 капсул в сутки.
Можно также применять фестал, мезим форте, панкреатин, дигестал и другие ферментные препараты, но поскольку отсутствуют их детские формы, то к дозировке препаратов следует подходить осторожно.
Антибактериальные препараты назначают только при подозрении или подтверждении инфекционной этиологии: фуразолидон (по 10 мг/кг в сутки 4 раза в день после еды), полимиксин (по 100 000 ЕД/кг в сутки 4 раза в день).
Симптоматическое лечение включает при выраженном метеоризме отведение газов через газоотводную трубку, назначение белой глины (по 0,25 г 3 раза в сутки), карболена (по 0,25 г 3 раза в сутки), смекты (1 пакетик в сутки в 50 мл кипяченой воды, дают в течение дня). При кишечной колике используют компресс на живот, лечебные клизмы с валерианой (1 капля валерианы на месяц жизни ребенка), назначают 1%-й раствор брома с валерианой. В последующем для восстановления нормальной кишечной микрофлоры показаны эубиотики.
Дисбактериоз кишечника
При дисбактериозе кишечника уже с первых дней прибытия ребенка из роддома под наблюдение педиатра отмечается ряд симптомов, которые впоследствии могут привести к нарушениям здоровья малыша. Это недостаточная прибавка в массе тела, отставание в росте, развитие рахита и дефицитной анемии. О наличии заболевания могут свидетельствовать и такие симптомы, как изменение характера стула, чередование запоров с поносами, кишечная колика, метеоризм, частые срыгивания, что сказывается на изменении поведения: малыш становится беспокойным. В тяжелых случаях происходит задержка психомоторного развития.
Первопричиной вышеназванных симптомов есть нарушения соотношения количественного и качественного состава нормальной и условно-патогенной кишечной микрофлоры, а также присоединение патогенной микрофлоры, что и определяет так называемый дисбактериоз кишечника.
Кишечник ребенка заселяется естественной микрофлорой непосредственно с момента рождения, и основным ее источником является мать. В первые часы жизни, при первых кормлениях грудью кишечник ребенка заселяется лакто-, бифидобактериями. Непосредственное значение в формировании нормальной микрофлоры кишечника ребенка имеет и так называемая бактериальная экосистема отделения и обслуживающего персонала родильного дома, в котором новорожденный находится в первые часы жизни.
Существует множество причинных факторов, влияющих на неправильное формирование соотношений нормальной, условно-патогенной и патогенной микрофлоры. Наиболее актуальны заболевания матери как инфекционного, так и неинфекционного характера (хронический пиелонефрит, хронический тонзиллит, заболевания желудочно-кишечного тракта, мочеполовой системы, осложненные роды (кесарево сечение, гипоксия плода), применение женщиной в анте- и постнатальном периоде антибактериальных средств. На неправильное формирование микрофлоры кишечника ребенка в более поздние сроки влияет искусственное вскармливание неадаптированными смесями, неблагоприятные условия проживания, воздействие на ребенка радиоактивной загрязненности, токсических веществ, солей тяжелых металлов.
К сожалению, диагностика дисбактериоза кишечника в поликлинических условиях в большинстве случаев опирается только на клинические данные. Анализ кала на дисбактериоз в связи с высокой стоимостью сред обогащения для выращивания микрофлоры зачастую становится недоступной роскошью для многих семей, особенно с неблагоприятным социальным статусом. Несмотря на это, задача вовремя выявить болезнь, скорригировать питание ребенка, назначить правильное лечение стоит перед каждым педиатром и является его обязанностью.
Для формирования диагноза при лечении заболевания наиболее удобной является классификация, предложенная профессором К. Ладодо в 1991 году и дополненная П. Щербаковым в 1998 году, используемая и по сегодняшний день. Согласно этой классификации, различают четыре степени дисбактериоза.
Первая степень - латентная фаза, так называемый компенсированный дисбактериоз, характеризуется преобладанием анаэробов над аэробами, при этом уровень бифидо- и лактобактерий сохраняется в пределах нормы. Развивается у здорового ребенка и проявляется только после влияния определенных отрицательных факторов, в частности нарушения режима или качества питания. Дисфункция кишечника отсутствует.
Вторая степень - пусковая фаза. При анализе кала на дисбактериоз кишечника определяется состояние кишечника, при котором количество анаэробов равно или превышает количество аэробов, при этом уровень бифидо- и лактобактерий очень низкий. В некоторых случаях выявляются гемолизирующие кокки и палочки.
Клинически эта фаза характеризуется снижением аппетита, медленным нарастанием массы тела, изменением характера стула: пенистый стул чередуется с нормальным.
Третья степень - фаза растормаживания и агрессии микробных ассоциаций. При анализе кала на дисбактериоз кишечника количество анаэробов ниже аэробов. Нарушаются процессы пищеварения и всасывания в кишечнике, усиливается газообразование и моторика кишечника. Общее состояние ребенка нарушено незначительно. Но при этом появляются частые срыгивания, масса тела нарастает медленно или не изменяется. Характер стула пенистый с примесью зелени и слизи. Периодически возникают высыпания на лице и конечностях. Вторую и третью степень дисбактериоза можно представить как субкомпенсированную.
Четвертая степень - фаза ассоциированного (декомпенсированного) дисбактериоза. На этой стадии болезни в анализе кала на дисбактериоз кишечника отсутствуют бифидо- и лактобактерии, отмечается значительный рост условнопатогенных микроорганизмов (стафилококков, протеев, клостридий и других). Клинически упорно нарастают диспептические расстройства, при которых у ребенка наблюдается вздутие живота, частые срыгивания, снижение аппетита, стул имеет резкий неприятный запах, жидкий, с зеленым оттенком. На этой стадии болезни развивается гиповитаминоз, дефицитная анемия, рахит, дерматит аллергического характера, который впоследствии может привести к формированию детской экземы.
Лечение дисбактериоза В данный момент на рынке детского питания в нашей стране имеется большой ассортимент такой продукции, особенностью лечебного эффекта которой является содержание в детских смесях бифидобактерий, лактобактерий, лактулозы, необходимых для формирования нормальной микрофлоры в кишечнике ребенка. При третьей и четвертой степени болезни родителям ребенка не рекомендуется использовать диетотерапию как самостоятельный вид лечения. В этих случаях для корригирования нормальной кишечной микрофлоры педиатром назначаются пре- и пробиотики. Хорошо зарекомендовали себя пребиотики, содержащие лактулозу, которая стимулирует и активизирует пищеварение, обладает бифидогенным фактором. На рынке медицинских препаратов в нашей стране пробиотики представлены различными формами живых микроорганизмов, в частности лиофилизатами бифидо- и лактобактерий, колибактерий, спорообразующими штаммами естественной микрофлоры кишечника (комбинацией живых кисломолочных бактерий, концентратом продуктов обмена симбионтов тонкого и толстого кишечника), а также специфическими бактериофагами (колипротейный, стафилококковый).
Наиболее оптимальной методикой лечения дисбактериоза на сегодняшний день является комплексное лечение, включающее в себя не только диетотерапию, но и назначение специфических препаратов, улучшающих моторную и секреторную функцию желудочно-кишечного тракта. В качестве дополнительных средств можно использовать отвары ромашки, фенхеля, укропной воды. При соблюдении назначенного врачом лечения устраняются спастические боли, метеоризм, наряду с применением ферментных препаратов улучшается секреторная функция поджелудочной железы, нормализуется стул. Если лечение пробиотиками недостаточно эффективно и условно-патогенная микрофлора выделяется при повторных посевах, необходимо применять кишечные антисептики, особенностью действия которых является прицельное воздействие на условно-патогенную микрофлору, при этом не влияя на естественную микрофлору кишечника.
Диспептический синдром у детей раннего возраста
Простая форма диспепсии – это острая желудочно-кишечная патология у детей в раннем возрасте из-за резких нарушений пищеварения (проще говоря, это несварение желудка и кишечника).
Диспепсии могут быть подвержены практически все дети, но чаще всего от диспепсии страдают дети с проявлениями рахита , гипотрофии, аллергии или гиповитаминозов, при острых инфекционных болезнях пищеварения или других систем и органов. При этой патологии основными и ведущими симптомами болезни являются желудочно-кишечные расстройства, которые явно будут указывать на нарушенный процесс пищеварения.
При этом все симптомы и все жалобы вполне укладываются в проявления именно простой формы диспепсии, с нарушением стула, появлением нетипичной его окраски, белых комочков в стуле и обилия слизи, что прямо указывает на нарушение нормального процесса полостного и кишечного пищеварения. При диспепсии в просвете пищеварительной трубки начинают накапливаться нетипичные для пищеварения продукты обмена, от которых организм ребенка немедленно спешит избавиться, проявляя симптомы как рвоты, так и диареи. При этом параллельно с диспептическими, у ребенка проявляются и симптомы нарушения обмена веществ – проявления недостаточности витаминов и минералов, симптомы рахита, дефицита белка. Все это должно заставить родителей забеспокоиться и обратиться к врачу за консультацией и назначением адекватного лечения.
Причины диспепсии
Самыми основными из причин для развития диспепсии (несварения желудка, как часто называют его сами родители), являются пищевые или алиментарные факторы. Детей банально перекармливают определенными компонентами пищи – белками, жирами или углеводами (сахарами), а также используют в питании ребенка совершенно не подобающие ему по возрасту продукты – детям до трех лет дают колбасу, сало, селедку, бочковые огурцы, раков и т.д.
Также причинами развития диспепсии могут стать неправильно подобранные объемы питания в стремлении накормить своего малыша побольше да повкуснее. Могут быть срывы при введении новых компонентов питания (прикормов) сразу большими объемами или быстро по времени, введение продуктов с нарушением рекомендованной схемы прикорма - введение соков в три-пять месяцев, введение коровьего молока до года, введение плотной пищи до полугода.
При нахождении на грудном вскармливании причинами диспепсии могут стать не рационально введенные докормы смесью, когда они совершенно не нужны, а также введение прикормов не по рекомендованной схеме – в неправильной последовательности, в слишком быстром темпе или слишком большим разовым объемом.
У детей на смешанном вскармливании и у искусственников одной из самых частых причин диспепсии становится неправильно приготовленная смесь (слишком густая), или нарушение условий ее хранения или приготовления, нарушение правил гигиены, нарушение сроков хранения смеси, особенно в теплое время года, когда смесь может прокиснуть или обсемениться патогенными микробами. Также в летнее время существенную роль в развитии диспепсии могут играть внешние воздействия – перегревание ребенка с его обезвоживанием, потери электролитов при потении, понижение активности желудочного сока или нарушение ферментной активности.
Что происходит с пищеварением при диспепсии
Когда ребенку вводится сразу большой объем пищи или ребенка начинают кормить пищей, которая категорически не соответствует его возрастной категории, тогда будет возникать функциональное расстройство и перенапряжение пищеварительной трубки и желез тонкой кишки, нарушение переваривания пищи в полости и его активное и правильное усвоение.
Кроме того, одновременно с этим страдают процессы и полостного, и пристеночного пищеварения, так как возникает относительный дефицит выделяемого пищеварительного сока и снижается ферментная активность.
Как результат подобных действий в полость кишечника будет поступать пища, которая только частично обрабатывается ферментами, а внутри кишечника начинают активизироваться процессы брожения и гниения, образуются продукты промежуточного расщепления пищи, порой обладающие токсическим эффектом. Эти промежуточные продукты могут воздействовать токсически, раздражающе или давать развитие аллергии.
Кишечная стенка начинает раздражаться и воспаляться, нарушается ее целостность, возникают микроэрозии и трещинки, снижается кислотность содержимого, оно бродит, дает пузырьки газа, теряет защитные свойства, что способствует восходящему распространению инфекции из толстой кишки по всему пространству тонкой, что вызывает микробное поражение кишки и клинику кишечной инфекции, обусловленной изначально условно-патогенной флорой. Как результат воздействия микробов на пищевую кашицу в условиях дефицита защитных факторов (панкреатического секрета и желчи), происходит расщепление пищевых масс, что дает выделение микробами токсинов и промежуточных продуктов обмена – уксусной кислоты, молочной кислоты, различных метаболитов. Они раздражают рецепторы кишки и вызывают боли и спазмы в стенке кишки.
Массивный поток импульсов от стенки кишки поступает в кору головного мозга, что приводит к усилению возбудимости зон, ответственных за активацию защитных реакций – происходит усиление кишечной перистальтики, что ощущается как бурление и переливание в животе. Проявляются такие реакции как диарея, как способ избавления от токсинов и микробов, и рвота, как способ изгнания потенциально опасной пищи, поступающей в просвет пищеварительной трубки. Из пространства между клетками стенки кишки в просвет ее поступают ионы кальция и натрия, калия и магния, которые пытаются соединиться с раздражающими жирными кислотами и образовать нерастворимые соли, которые спокойно выведутся наружу. В результате формируются соли жирных кислот и мыла, которые и дают в стуле особые белые комочки, напоминающие белок яйца или крошки творога.
Клинические проявления диспепсии
Обычно заболевание начинается после погрешностей в еде и проявляется учащенным стулом разного характера, от кашицы до откровенной воды с хлопьями, а также рвоты, при этом общее состояние ребенка остается относительно удовлетворительным. Рвота может быть один-три раза в сутки непосредственно после приема пищи или спустя примерно двадцать-тридцать минут. Может из-за поноса и рвоты снижаться аппетит. При этом постепенно стул может учащаться до пяти и более раз в сутки, становится очень жидким с примесями зелени и слизи, желчи, с комочками белого или желтоватого цвета. При этом температура обычно не повышается или в очень редких случаях может становиться субфебрильной (повышается до 37.0-37.5 градусов). При этом ребенок периодически начинает капризничать и кричать, сильно сучить ножками, как это бывает при кишечных коликах.
При этом живот умеренно вздувается, при прощупывании он мягкий и сильно урчит, под пальцами ощущается переливание кишечного содержимое и перекатывание пузырьков газа. При прощупывании печень не увеличивается в размерах, а язык становится обложенным серым или белым налетом. Могут быть боли в животе, нарушающие сон и настроение, нарушается прибавка в массе тела, кривая веса сильно уплощается.
При проведении анализов кала на копрологию в анализе выявляется большое количество нейтральных жиров и свободных жирных кислот, будет немного слизи, единичные лейкоциты. При этом посевы кала на флору не дают положительного результата.
Методы лечения диспепсии
Прежде всего, так как из-за поноса и рвоты организм теряет жидкость, необходимо начать лечение с введения в организм дополнительных порций жидкости. Для питья ребенку применяют крепкий сладкий чай с сахаром или глюкозой, на треть разбавляя его раствором Рингера (это солевой раствор с натрием и калием), также может быть показано введение каротиновой смеси (морковно-рисовый отвар), оралита, регидрона. Данные растворы выпаивают по 5-10 мл каждые 10-15 минут, но общий объем каротиновой смеси ребенку не превышает 200 мл в течение суток. При отпаивании растворы нужно чередовать – один раз дается глюкозный, один раз – солевой раствор.
Поить ребенка нужно непрерывно, пока не прекратится потеря жидкости с поносом и рвотой, жидкость должна быть комнатной температуры, общий объем жидкости для регидратации составляет примерно 100-150 мл на килограмм веса в сутки.
Если ребенка кормят грудью, прикладывания к груди делают частыми, но сокращают время пребывания у груди до трех-пяти минут, при сильной рвоте рекомендовано сделать небольшой перерыв в прикладывании. Если вскармливание смешанное, стоит оставить только прикладывания к груди, временно убрав смесь совсем, докорм смесью стоит начинать только по мере улучшения состояния и устранения признаков обезвоживания и нормальном усвоении грудного молока. При исключительно искусственном вскармливании необходимо заменить пресные смеси кисломолочными и смесями с пробиотиками, и сократить объем смесей наполовину, заменив часть смеси растворами для регидратации (жидкостью).
По мере улучшения состояния и нормализации стула постепенно возвращают ребенка к прежнему режиму кормлений. Грудничков постепенно прикладывают к груди на все большее и большее время, увеличивая периоды пребывания у груди до пяти-семи и более минут. При кормлении смесями постепенно объем смеси увеличивают на 20 мл ежедневно. Примерно к третьему-четвертому дню постепенно объем пищи наращивают до двух третей от возрастной нормы, а к пятым-шестым суткам доводят до возрастных норм. Если до развития болезни ребенок уже получал прикормы, можно начать их введение, на все дни терапии не стоит забывать об адекватном восполнении потерь жидкости растворами для отпаивания (глюкозные и солевые).
Кроме отпаивания и пищевой коррекции проводится медикаментозное лечение простой диспепсии – назначаются ферментные препараты – пепсин, панкреатин, креон, панзинорм, и другие в возрастных дозировках с пищей. Для улучшения обменных процессов в организме и активации секреции и моторики кишечника назначают витаминные комплексы группы В с тиамином, пиридоксином, рибофлавином и никотиновой кислотой, можно сочетать их с аскорбиновой кислотой. Витаминные препараты применяют дважды или трижды в день.
При развитии микробных процессов в кишечнике может быть назначен кишечный антисептик – энтерофурил, но делается это под контролем врача. При метеоризме и газообразовании применяют газоотводные трубочки, ветрогонные препараты и капли, укропную воду, сухое тепло на живот.
На время диареи у малыша необходимо соблюдение особых гигиенических условий - создание правильного температурного режима в комнате с избеганием перегревания, проветривание, создание покоя и тишины. Для предупреждения опрелостей и раздражения показаны строгие гигиенические мероприятия – важно подмывать ребенка после каждого стула, необходимо подмывание с деликатным жидким мылом, которое не сушит и не раздражает кожу, не дает раздражения. Чтобы избежать раздражения вокруг ануса, стоит использовать защитный крем под подгузник вокруг ануса и на кожных складках между ягодицами и в паху. На время диареи лучше не использовать одноразовых подгузников, а пользоваться пеленками или штанишками, так как подгузники дают дополнительное раздражение кожи. При рвоте необходимо держать головку ребенка на бок и удалять рвотные массы изо рта во избежание их вдыхания и развития в дальнейшем аспирационной пневмонии как осложнения. Важно протереть рот салфеткой или прополоскать ложкой кипяченой воды.
Прогноз при простой диспепсии у детей благоприятный, практически у всех детей быстро наступает выздоровление.
Функциональная диспепсия у детей раннего возраста встречается регулярно. Эта проблема вызывает дискомфортные ощущения в верхней части живота и доставляет малышу немало мучений. Поскольку болезнь заметно ухудшает качество жизни ребенка, родители стараются справиться с нею как можно скорее.
Функциональная диспепсия – что это такое у детей?
Это заболевание представляет собой органическое или функциональное расстройство пищеварения. Развивается проблема на фоне нарушения работы верхних отделов желудочно-кишечного тракта. Функциональная диспепсия у детей встречается часто. Это объясняется анатомическими особенностями строения органов и систем, а также отличным от взрослого состоянием обмена веществ.
Расстройство пищеварения – причины
Диспепсия у детей, как правило, развивается вследствие нарушения нейрогуморальной регуляции моторной функции верхних отделов ЖКТ. У некоторых пациентов проблема появляется на фоне висцеральной гиперчувствительности. В обоих случаях расстройство может наблюдаться на любом уровне – центральной нервной системы, проводящих путей, рецепторного аппарата кишечника, энтероэндокринных клеток – и почти всегда вызывает дискинезию подчиненных органов.
Бродильная диспепсия у ребенка

Расстройства бывают разных видов. Бродильная диспепсия у детей раннего возраста и постарше развивается, когда углеводы перевариваются недостаточно интенсивно. Почему конкретно возникает это состояние, врачи пока что ответить не могут. Доподлинно известно только то, что появлению его способствует чрезмерное употребление углеводов и грубой клетчатки.
Бродильная функциональная диспепсия у детей обостряется и из-за:
- холодных напитков;
- несвежих блюд;
- газировки;
- сладостей (особенно если есть их в жару).
Гнилостная диспепсия у детей
Этот вид болезни еще называют дрожжевым. Такая разновидность расстройства развивается на фоне злоупотребления белковой пищей или при ферментативной недостаточности пищеварительных органов. В большинстве случаев этот синдром диспепсии у детей диагностируется после употребления жирных сортов мяса или мясных полуфабрикатов, которые желудку трудно переварить. В результате пища начинает гнить в кишечнике, и выделяется большое количество токсинов.
Кроме того, что случаи дрожжевых расстройств учащаются на праздники, проблема может появляться при:
- атонии кишечника;
- панкреатите;
- анацидном гастрите;
Жировая диспепсия
Функциональная жировая диспепсия у детей возникает из-за употребления продуктов с высоким содержанием тугоплавких жиров. К последним относится свиное и баранье сало и блюда, приготовленные на основе этих продуктов. Сопровождается такая функциональная диспепсия у детей раннего возраста обильным поносом. Кал при этом светлый и выглядит жирным.
Симптомы диспепсии у детей
Распознать диагноз диспепсия у детей желательно как можно раньше. Проявляется проблема такими симптомами:
- рвота;
- частый стул (до 8 раз в сутки);
- зеленоватый кал, имеющий неприятный кисловатый запах;
- вздутие живота;
- потеря аппетита;
- резкое уменьшение массы тела;
- беспокойство;
- кишечные колики.
У некоторых малышей на фоне болезни развиваются сопутствующие недуги: молочница, опрелости, стоматит. Простая форма диспепсии проходит за 2-7 дней, но у детей с ослабленным иммунитетом она иногда трансформируется в токсическую, которая распознается по таким признакам:
- лихорадке;
- непрекращающейся рвоте;
- очень частым водянистым стулом (до 20 раз в сутки);
- сухости кожи и слизистых;
- судорогам;
- нарушению сознания (в самых тяжелых случаях).
Функциональная диспепсия у детей – лечение
Перед тем как лечить бродильную диспепсию у ребенка или любую другую форму болезни, нужно определить причину появления проблемы. Чтобы терапия подействовала, ее следует проводить курсом. Лечение диспепсии у детей предполагает не только прием медикаментов, но и жесткую диету. Это поможет скорее восстановить работу органов желудочно-кишечного тракта и предотвратить появление осложнений.

Своевременно начатая терапия имеет благоприятные прогнозы. Неосложненная диспепсия у детей раннего возраста лечение предполагает такими препаратами:
- Домперидон. Медикамент отказывает прокинетическое действие, повышает тонус нижнего пищеводного сфинктера, быстро всасывается после попадания в организм.
- Бускопан. Блокирует М-холинорецепторы и обладает ганглиоблокирующим эффектом, благодаря чему может эффективно купировать болевой синдром.
- Рутацид. Защищает слизистую желудка, оказывает связывающее действие на желчные кислоты, снижает протеолитическую активность пепсина.
- Пирензепин. Антисекреторный препарат. Улучшает микроциркуляцию в слизистой и подавляет интрагастральный протеолиз.
Токсическую форму диспепсии лечить нужно только в условиях стационара. Ребенку назначают водно-чайную диету. Часто при этом жидкость вводится в организм внутривенно. При необходимости проводится курс инъекций – раствора глюкозы, хлорида натрия, Рингера. Неделю после гидратационной терапии ребенка следует кормить грудным молоком или кисломолочными смесями.
Диета при диспепсии у детей
Рацион подбирается в зависимости от вида и формы заболевания, но есть и некоторые общие рекомендации, которых придерживаться следует почти всем больным. Питаться при диспепсии нужно часто и дробно. Острые расстройства пищеварения у детей исключают плотные ужины и предполагают обязательный прием первых блюд. Из рациона рекомендуется убрать все искусственные пищевые добавки, красители, консерванты. Употребляемые блюда должны быть теплыми. Желательно готовить еду на пару, варить или тушить.
Детская диспепсия - это расстройство желудка. Диспепсия причиняет малышу сильный дискомфорт в области пищеварительной системы. Дети часто страдают от рецидивирующих болей в животе. Диспепсия обнаруживается у 20% детей возрастом от 7 до 12 лет. Девочки больше подвержены этому заболеванию. Причину диспепсии обнаружить не всегда возможно, ее находят лишь в 40% случаев, случается так, что болезнь появляется и исчезает сама по себе. Однако это не исключает тот факт, что у некоторых малышей диспепсия может рецидивировать годами.
В зависимости от причины возникновения, болезнь делят на следующие виды:
- бродильная диспепсия у детей — причиной возникновения является чрезмерное употребление ребенком углеводов и бродильных напитков. Особенно много углеводов есть в картошке, которую так любят дети (картофель-фри), а также в мучных изделиях, макаронах, например.
- гнилостная диспепсия у детей. Переизбыток белка в рационе провоцирует именно гнилостный вид болезни. Поедание в большом количестве бараньего и свиного мяса, которое очень долго перерабатывается пищеварительной системой, вполне может спровоцировать появление гнилостной диспепсии. То есть продукты не успевают перевариваться, и в организме происходит гнилостный процесс. То же самое наблюдается при употреблении несвежего мяса.
- жировая диспепсия. Тугоплавкие и медленно перевариваемые жиры всячески способствуют появлению этой хвори.
Два основных типа болезни
Бывает простая и токсическая диспепсия. Разница заключается в том, что простая диспепсия у детей - это когда страдают органы пищеварительной системы, а во втором случае - нарушается обмен веществ. Токсический тип представляет собой большую опасность для ребенка, так как быстро распространяется по организму, задевая другие органы.
Чаще всего причиной такой болезни является несоблюдение водно-чайной диеты, которую прописывают маленьким детям, или банально недостаточное употребление жидкости малышом. Токсической диспепсией нередко страдают недоношенные малыши, дети, болеющие рахитом, дистрофией.
Варианты функциональной диспепсии у детей
Как и любая другая болезнь, функциональная диспепсия у детей несет в себе угрозу для здоровья в целом. Постоянные рецидивы отрицательно сказываются на работе пищеварительной системы, могут возникнуть сопутствующие болезни желудочно-кишечного тракта, доктора называют диспепсию хроническим гастритом, а ведь это со временем может перерасти в язву. Также из-за постоянной диспепсии ослабляется иммунитет ребенка в целом, так как болезнь изнуряет организм.
Существует три варианта функциональной диспепсии
, с каждой из которых мы вас ознакомим.
Язвенноподобный
Для него характерны болевые ощущения в подложечной области. Как правило, они возникают после приема пищи, особенно остро проявляются после переедания. Также симптомы болезни ощущаются после приема лекарственных препаратов, предназначенных для лечения кислозависимых заболеваний пищеварительной системы.
Дискинетический
При этом ребенок очень быстро наедается, чувство сытости появляется буквально через пару минут от начала трапезы. После каждого приема пищи в подложечной области чувствуется пересыщение, кислый привкус. Также может появляться тошнота и легкие рвотные позывы.
Неспецифический
У ребенка проявляются признаки обоих вариантов диспепсии.
Причины возникновения
Причиной появления функциональной диспепсии зачастую является неправильное питание. Это понятие весьма обширное, поэтому конкретные провоцирующие факторы это:
- резкая смена рациона питания или образа жизни, вследствие чего меняется и питание;
- нерегулярные приемы пищи, отсутствие завтрака, обеда или ужина;
- постоянное переедание;
- фаст-фуд, быстрые перекусы, еда всухомятку;
- чрезмерное употребление углеводов или белков, например.
Причиной абсолютно любого заболевания вполне могут стать нервы. Частые стрессовые ситуации тоже могут привести к хроническому гастриту, а именно это:
- смерть близкого человека;
- частые ссоры в семье или даже развод родителей;
- отсутствие друзей, плохие отношения в коллективе;
- страхи;
- плохая успеваемость либо несоответствие требованиям родителей.
Дело в том, что во время повышенной нервозности выделяются гормоны, а это в свою очередь провоцирует чрезмерное выделение гормонов соляной кислоты.
Что происходит с ребенком при функциональной диспепсии
Желудочно-кишечный тракт терпит серьезные перемены, а именно:

Эту болезнь легко перепутать с другой. Предоставляем перечень симптомов, которые НЕ характерны для функциональной диспепсии:
- нестандартное и неадекватное поведение ребенка во время очередного приступа;
- пробуждение ночью из-за сильных болевых ощущений или бессонница по этой причине;
- понос;
- анорексия;
- боли в суставах;
- лихорадка;
- иррадиация болей.
Если у вашего малыша наблюдаются какие-то из этих признаков, скорее всего это не функциональная диспепсия, или же данная болезнь соединилась с другой. В любом случае стоит немедля обращаться в больницу.
Острая диспепсия
Диспепсия у детей раннего возраста нередко приобретает острый характер. Она появляется из-за несоответствия объемов и состава употребляемой малышом пищи физиологическим возможностям его пищеварительной системы. Признаки острой диспепсии:
- срыгивания;
- диарея;
- неоднородный стул, порой со слизью;
- замедленный рост.
Главным методом борьбы в случае, если у вашего малыша обнаружилась острая диспепсия, является пищевая разгрузка - нужно пропустить 1-2 кормления, заменив пищу жидкостью.
Диагностика
Диспепсию запросто можно спутать со многими другими заболеваниями пищеварительной системы. Поэтому следует обязательно сделать дифференциальную диагностику, прибегать к самолечению ни в коем случае нельзя.
Для того, чтобы удостовериться в наличии диспепсии, пациенту назначают:
- ФЭГДС;
- исследование на НР.
Чтобы понять характер заболевания, а также степень поражения брюшной полости, ребенку также могут назначить суточное мониторирование внутрижелудочной рН.
При диспепсии у детей нередко обнаруживается гиперчувствительность желудка, это определяется при помощи специального баростат-теста. В медицине существует еще целый перечень способов, которые позволяют как можно больше узнать о состоянии желудка малыша, но большинство из них весьма дорогостоящие.


Одним из самых простых и доступных методов является ведение дневника приемов пищи ребенка. Все просто: вы записываете, когда ребенок ест, ходит в туалет по-крупному, указываете характер и время проявления симптомов диспепсии, а также всевозможные факторы, из-за которых у малыша может быть стресс. Вести такой дневник следует не меньше 2-х недель. Это минимальный срок, за который можно узнать о болезни много информации.
Как вылечить
Первое, что требуется уяснить, лечение нужно начинать немедленно, а перед этим обратиться за помощью к врачу. Быть может травяные отвары и не навредят ребенку, но если пользы они не принесут, то это будет просто напрасно утерянное время, за которое болезнь успеет развиться.
Рацион
Так как проблемы касаются пищеварительной системы, начинаем с питания ребенка. Как правило, нарушенное питание является следствием неправильного образа жизни. Когда у малыша низкая активность, кушать ему хочется редко, от этого страдает весь организм. Идеальный вариант детского рациона - употребление пищи маленькими порциями на протяжении всего дня, то есть знаменитое раздельное питание. Полностью исключаем из рациона аллергические продукты, то есть те, после употребления которых в большом количестве у ребенка проявляется аллергическая реакция.


Просто отлично, если малыш не будет кушать жирной и жаренной пищи, копченостей, газировки, сладкого. Довольно сложно ограничить ребенка в чем-либо, поэтому такие продукты позволяются, но в минимальном количестве. Зачастую эти перемены в рационе помогают избавиться от симптомов функциональной диспепсии.
Медикаменты
Мало какая болезнь исчезает без медикаментозного лечения. При данном заболевании препараты прописывают в соответствии с вариантом.
Для язвенноподобной диспепсии рекомендуют H2-гистаминоблокаторы или ингибиторы протонного насоса. Такое лечение длится полторы-две недели.
Дискинетический вариант требует прокинетиков, а именно - требуется мотилиум. 1 мг вещества рассчитывается на 1 кг веса ребенка. Иногда доктор прописывает метоклопромид, который нужно принимать за полчаса до приема пищи. Но последний чаще провоцирует побочные эффекты. Медикаменты такого типа дают нужно принимать в течении 14-20 дней, в зависимости от рецепта.
Неспецифический вариант медикаментозными средствами не лечат. Чаще всего от такой диспепсии можно избавиться обычной корректировкой рациона. Если же это не помогло, значит проблема кроется в психологическом состоянии ребенка. Значит следует обратиться к психотерапевту, за нескольких сеансов хороший специалист избавит вашего малыша от дискомфорта в желудке.
Народная медицина
Нельзя сбрасывать со счетов народные методы лечения. Но если уж вы являетесь приверженцем традиционных способов избавления от болезней, сначала обратитесь к доктору. Да, вы встречали эти слова миллион раз, но речь идет о малыше, чье здоровье следует трепетно оберегать от необдуманных действий родителей.

Профилактика
Любую болезнь проще предотвратить, нежели вылечить. Для того, чтобы ваш ребенок не познал всех «прелестей» функциональной диспепсии, следует придерживаться простых правил:
- сбалансированное и рациональное питание;
- если вы кормящая мама, вам необходимо тщательно следить за своим рационом плюс требуется соблюдение гигиены кормления;
- ребенок не должен переедать;
- нужно вовремя лечить разного рода заболевания пищеварительной системы;
- ликвидируйте насколько это возможно количество стрессов в жизни ребенка;
- давайте малышу нормальное количество времени для отдыха.
Диспепсия - это не так уж страшно, если обнаружить и вылечить вовремя. Ребенок должен питаться правильно, потому что кроме данного заболевания существует еще целый список хворей, которые могут появиться у малыша, основой рациона которого являются гамбургеры.